Book Appointment Now
Plano de saúde cobre bomba de insulina? Veja o que decidiu a Justiça
Quem vive com diabetes tipo 1 sabe que controlar a glicose exige atenção constante. Para muitos pacientes, a bomba de insulina representa um avanço importante no tratamento. O problema é que o equipamento costuma ser caro e, com frequência, os planos de saúde se recusam a cobrir o custo.
Essa situação levanta uma dúvida comum entre pacientes e famílias: afinal, em que casos o plano de saúde pode ter que pagar pela bomba de insulina?
Uma decisão recente do Superior Tribunal de Justiça (STJ) trouxe mais clareza sobre essa questão.
O tribunal definiu critérios que orientam quando as operadoras podem ser obrigadas a custear o dispositivo.
A tese passa a servir de referência para processos semelhantes em todo o país e tende a reduzir negativas automáticas usadas pelas operadoras.
O que é a bomba de insulina
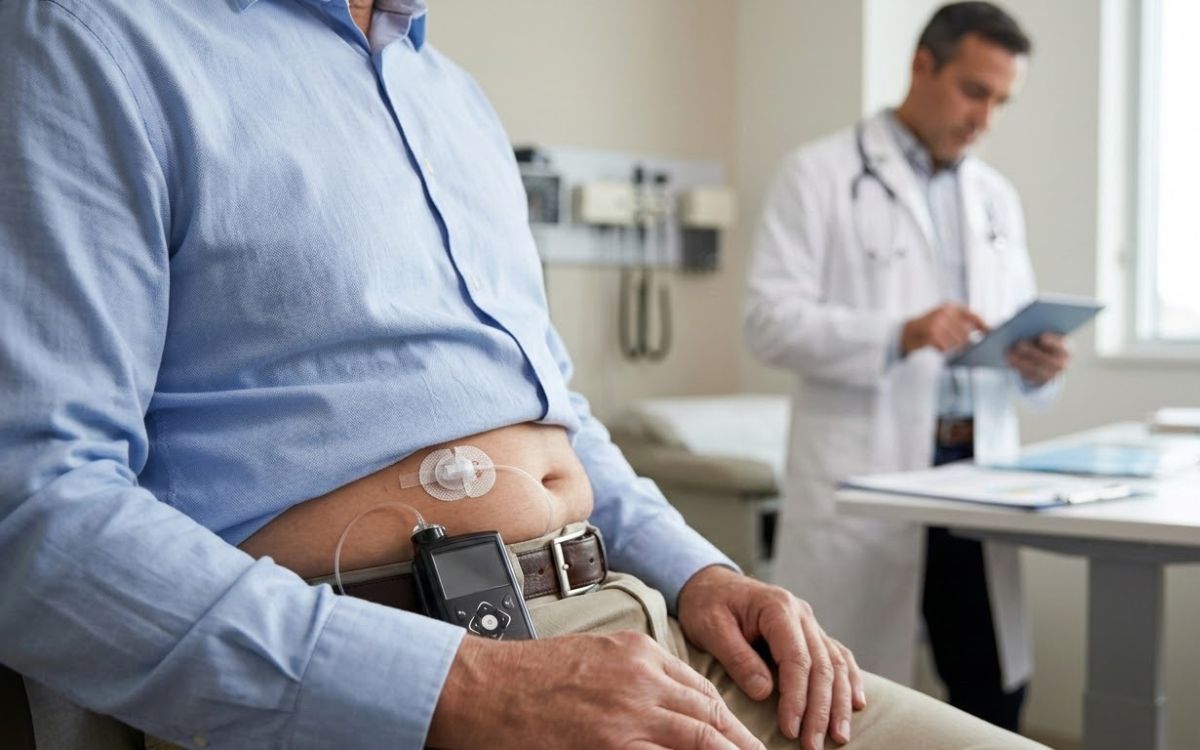
A bomba de insulina, conhecida na medicina como sistema de infusão contínua de insulina, é um pequeno aparelho usado principalmente por pessoas com diabetes tipo 1.
O dispositivo libera doses do hormônio ao longo do dia de forma contínua, tentando reproduzir o funcionamento natural do pâncreas.
Com isso, reduz a necessidade de várias aplicações diárias com caneta ou seringa.
O fornecimento constante de insulina pode ajudar a manter a glicose mais estável e diminuir episódios de picos ou quedas bruscas.
Para muitos pacientes, a tecnologia melhora o controle da doença e facilita a rotina de cuidados.
Por que os planos costumam negar o tratamento
Uma das dúvidas mais comuns entre pacientes com diabetes tipo 1 é saber se o plano de saúde cobre bomba de insulina. Na prática, muitas operadoras acabam negando o tratamento.
Grande parte dessas negativas ocorre porque o dispositivo não aparece na lista obrigatória de procedimentos da Agência Nacional de Saúde Suplementar (ANS), conhecida como rol da ANS.
Essa lista define os tratamentos que os planos devem cobrir obrigatoriamente.
Mesmo assim, o Superior Tribunal de Justiça deixou claro que a ausência do equipamento nessa relação não autoriza a recusa automática de cobertura.
Plano de saúde cobre bomba de insulina? O que muda após decisão da Justiça
A decisão do Superior Tribunal de Justiça pode facilitar o acesso de pacientes ao tratamento com bomba de insulina quando o plano de saúde se recusa a pagar.
A partir de agora, tribunais de todo o país devem seguir o entendimento definido pela corte ao analisar casos semelhantes.
Na prática, os ministros deixaram claro que as operadoras não podem negar o dispositivo de forma automática.
Muitas empresas costumavam justificar a recusa dizendo que o equipamento seria apenas um item de uso doméstico ou um acessório que não faz parte de um procedimento médico.
O tribunal afastou esse argumento.
Com isso, uma das justificativas mais usadas para negar o tratamento perde força na Justiça.
Outro ponto importante envolve a Lei 14.454, de 2022.
A norma ampliou a possibilidade de cobertura de tratamentos que não aparecem na lista obrigatória da Agência Nacional de Saúde Suplementar (ANS).
O tribunal também entendeu que essa regra vale inclusive para contratos antigos de planos de saúde.
A cobertura não acontece automaticamente
Embora a decisão abra caminho para que pacientes consigam a bomba de insulina na Justiça, isso não significa que o plano de saúde será obrigado a pagar pelo equipamento em todos os casos.
Cada pedido precisa ser analisado individualmente.
Normalmente, os juízes observam alguns pontos antes de decidir:
- Prescrição médica: o uso da bomba precisa ser indicado pelo médico que acompanha o paciente.
- Falta de alternativa equivalente: é analisado se existe outro tratamento já coberto pelo plano que possa substituir o dispositivo.
- Comprovação científica: o equipamento precisa ter eficácia e segurança comprovadas por estudos médicos.
- Registro no Brasil: o aparelho também deve ter autorização da Agência Nacional de Vigilância Sanitária (Anvisa).
Esses critérios ajudam a Justiça a avaliar se o tratamento realmente é necessário para aquele paciente.

O que o paciente precisa fazer antes de recorrer à Justiça
Antes de procurar a Justiça, o paciente precisa mostrar que tentou conseguir o tratamento diretamente com o plano de saúde.
Isso geralmente envolve alguns passos simples:
- Solicitar a cobertura ao plano com a prescrição médica do tratamento.
- Aguardar a resposta da operadora.
- Guardar a negativa do plano, caso o pedido seja recusado.
Esse registro é importante porque mostra que o paciente tentou resolver a situação antes de buscar a Justiça.
Durante o processo, o juiz também pode consultar especialistas para avaliar se o tratamento realmente é indicado para aquele caso.
Um dos órgãos que ajudam nessa análise é o NatJus, núcleo formado por profissionais de saúde que emitem pareceres baseados em pesquisas médicas.
O que muda na prática para quem tem diabetes tipo 1
Com a decisão do Superior Tribunal de Justiça, os processos sobre cobertura da bomba de insulina passam a seguir critérios mais claros em todo o país.
Isso tende a reduzir negativas automáticas usadas por operadoras de planos de saúde.
Ao mesmo tempo, cada situação continua sendo analisada individualmente pela Justiça.
Para pacientes que precisam dessa tecnologia para controlar o diabetes tipo 1, a decisão cria um caminho mais definido para buscar o tratamento quando o plano se recusa a pagar.
Leitura Recomendada: Vacina brasileira contra dengue pode proteger por anos, diz estudo