Book Appointment Now
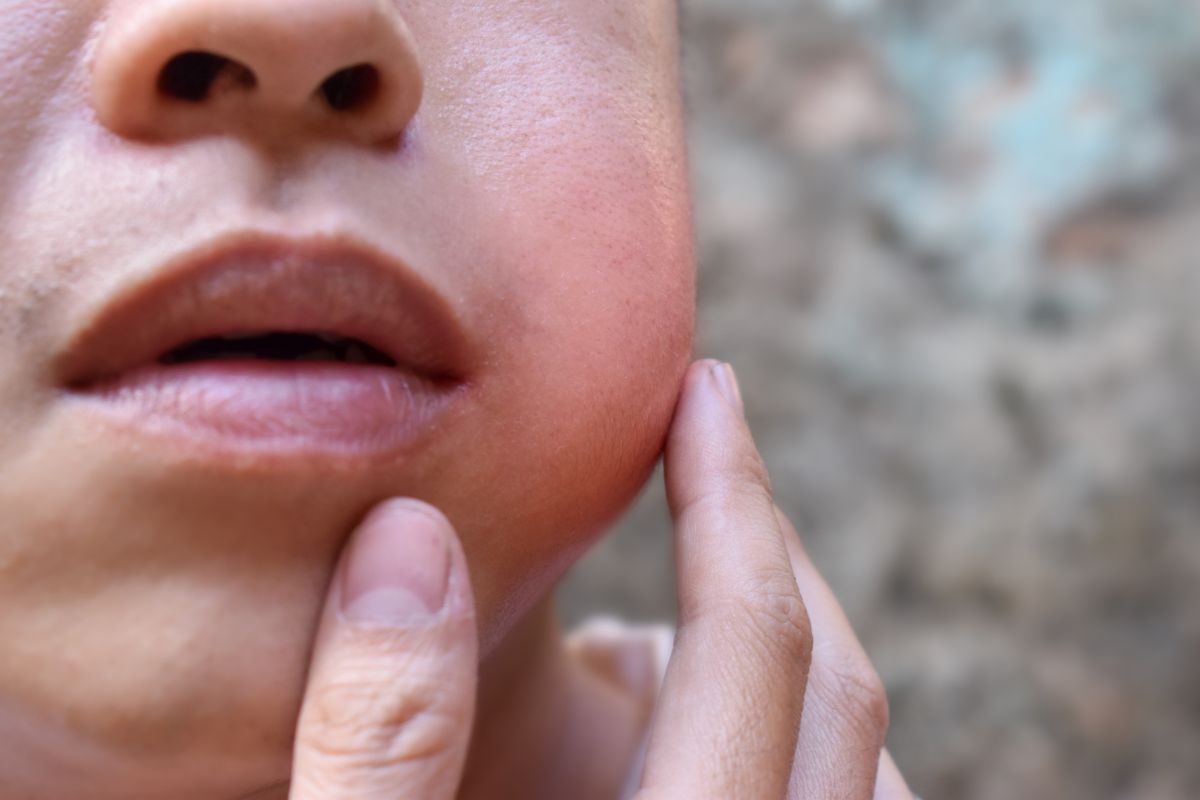
Parotidite: o que é, sintomas, causas e como tratar
A parotidite é uma condição que provoca a inflamação das glândulas responsáveis pela produção de parte da saliva que ajuda na digestão e na proteção da cavidade bucal.
Embora muitas pessoas associem a parotidite exclusivamente à caxumba, a verdade é que existem diferentes causas para essa inflamação — algumas infecciosas, outras não.
Entender os sintomas e as possíveis origens da parotidite é fundamental para buscar o tratamento adequado e evitar complicações, como abscessos, dor intensa ou disseminação da infecção.
Aqui, no SaúdeLAB, vamos explicar tudo para você!
O que é parotidite?
A parotidite é a inflamação de uma ou ambas as glândulas parótidas, que são as maiores glândulas salivares do corpo humano.
Elas estão localizadas na frente e abaixo de cada orelha, e sua função principal é produzir saliva, que auxilia na digestão, protege os dentes e mantém a mucosa bucal hidratada.
Quando essas glândulas inflamam, o paciente pode sentir dor, inchaço facial e dificuldade para mastigar ou engolir. Em casos mais graves, pode haver febre, presença de pus e sinais de infecção generalizada.
Parotidite x Caxumba: são a mesma coisa?
Não exatamente. A caxumba é uma das causas virais mais conhecidas de parotidite, mas nem toda parotidite é causada pela caxumba.
Existem também formas bacterianas, autoimunes e outras menos comuns. Por isso, o termo “parotidite” é mais amplo e abrange qualquer inflamação das glândulas parótidas, independentemente da causa.
Termos equivalentes e sinônimos
Além de “parotidite”, o problema pode ser descrito como:
- Inflamação da glândula parótida
- Infecção das glândulas salivares
- Sialadenite (quando envolve outras glândulas salivares também)
Principais causas da parotidite
A inflamação das glândulas parótidas pode ter diversas origens. A seguir, veja as causas mais comuns:
Parotidite viral
É a forma mais conhecida, especialmente por estar associada à caxumba (infecção causada pelo vírus da parotidite epidêmica, da família Paramyxoviridae). A transmissão ocorre por gotículas de saliva e o contágio é alto, principalmente entre crianças e adolescentes não vacinados.
Outros vírus também podem causar parotidite, como:
- Vírus influenza (gripe)
- Epstein-Barr (mononucleose)
- Citomegalovírus
Nesses casos, o quadro pode ser mais brando ou até assintomático.
Parotidite bacteriana
É mais comum em pessoas idosas, imunossuprimidas ou que apresentam má higiene bucal. A bactéria Staphylococcus aureus é uma das principais envolvidas. Essa forma pode causar:
- Inchaço intenso
- Vermelhidão
- Dor localizada
- Presença de pus no ducto da glândula
Causas principais incluem:
- Obstrução do ducto salivar (por cálculo salivar ou tumor)
- Desidratação
- Redução do fluxo salivar (xerostomia)
- Traumas locais
Outras causas de parotidite
Além das infecções, a parotidite pode surgir por mecanismos inflamatórios ou obstrutivos:
- Traumas faciais: pancadas podem inflamar a glândula
- Medicamentos: alguns diuréticos, antipsicóticos e anti-hipertensivos podem reduzir o fluxo salivar
- Doenças autoimunes: como a Síndrome de Sjögren, que ataca as glândulas salivares
- Pós-operatório: após cirurgias de cabeça e pescoço
- Neoplasias: embora raras, tumores na glândula parótida podem provocar inflamação secundária
Parotidite é contagiosa?
A parotidite pode ou não ser contagiosa, dependendo da sua causa. Quando a inflamação é provocada por um vírus, como no caso da caxumba, há risco de transmissão de pessoa para pessoa. Já nos casos bacterianos ou autoimunes, não há contágio direto entre indivíduos.
Quando a parotidite é contagiosa?
A parotidite é contagiosa quando tem origem viral, especialmente se for causada pelo vírus da caxumba. Nestes casos, o vírus se propaga pelas vias aéreas superiores e pode ser transmitido por:
- Gotículas de saliva
- Espirros ou tosse
- Contato direto com secreções orais
- Objetos contaminados, como copos e talheres
Quando a parotidite não é contagiosa?
Nos casos de parotidite bacteriana, traumática ou autoimune, não existe risco de contágio. Essas formas geralmente estão relacionadas a condições internas do próprio organismo, como infecções oportunistas, obstruções do ducto salivar ou distúrbios do sistema imunológico.
Período de incubação e de transmissão (parotidite viral)
- Incubação: O vírus da caxumba costuma incubar por 16 a 18 dias após o contato, podendo variar entre 12 e 25 dias.
- Transmissão: O período de maior risco de contágio começa cerca de 2 dias antes do início dos sintomas e se estende até 5 dias após o surgimento do inchaço nas glândulas.
Cuidados para evitar o contágio
- Isolamento domiciliar nos primeiros dias da infecção viral
- Higienização frequente das mãos
- Evitar compartilhar utensílios pessoais
- Cobrir boca e nariz ao tossir ou espirrar
- Vacinação com a tríplice viral (sarampo, caxumba e rubéola), que é a forma mais eficaz de prevenção
Sintomas de parotidite
Os sintomas da parotidite variam de acordo com a causa e a gravidade da inflamação, mas alguns sinais são comuns à maioria dos quadros, especialmente o inchaço na região das bochechas.
Principais sintomas
- Inchaço facial próximo à mandíbula e abaixo das orelhas (pode ser unilateral ou bilateral)
- Dor ao mastigar, falar ou engolir
- Febre e sensação de mal-estar geral
- Boca seca, devido à diminuição da produção de saliva
- Vermelhidão e sensibilidade na pele da face
- Dificuldade para abrir a boca ou movimentar a mandíbula
- Presença de pus no ducto de Stenon (canal de saída da saliva), visível dentro da boca, especialmente em casos bacterianos
Diferenças entre parotidite viral e bacteriana
| 🩺 Característica | 🦠 Parotidite Viral | 🧫 Parotidite Bacteriana |
|---|---|---|
| Frequência | Mais comum em crianças e jovens | Mais comum em idosos ou imunossuprimidos |
| Início dos sintomas | Gradual | Súbito e mais intenso |
| Inchaço | Geralmente bilateral | Frequentemente unilateral |
| Febre | Moderada | Alta, com calafrios |
| Pus | Ausente | Presente em casos mais graves |
| Contagiosa? | Sim | Não |
Parotidite em crianças e adultos
A parotidite pode afetar pessoas de todas as idades, mas a forma de manifestação e os riscos associados podem variar entre crianças e adultos.
Em crianças
- A causa mais comum é a parotidite viral, principalmente a caxumba
- Geralmente se apresenta com febre moderada, inchaço nas duas bochechas e dor leve a moderada
- A maioria dos casos evolui bem, mas podem surgir complicações como:
- Meningite viral (inflamação das meninges, mais comum em crianças pequenas)
- Orquite (inflamação dos testículos em meninos, principalmente na puberdade)
- Ooforite (inflamação dos ovários, mais rara, em meninas adolescentes)
É essencial garantir a vacinação completa e observar sinais de agravamento
Em adultos
- As causas podem ser mais variadas: virais, bacterianas ou autoimunes
- A inflamação tende a ser mais dolorosa e prolongada
- Maior risco de abscessos e necessidade de antibióticos em caso de infecção bacteriana
- Em adultos imunossuprimidos, como pacientes oncológicos ou com HIV, o risco de complicações é significativamente maior
Cuidados especiais
- Monitorar sinais neurológicos em crianças (como rigidez de nuca ou sonolência excessiva)
- Em meninos com caxumba, acompanhar aumento testicular ou dor escrotal
- Garantir hidratação, repouso e analgesia adequada em todas as faixas etárias
- Em caso de dor intensa, febre alta ou presença de pus, buscar atendimento médico imediato
📌 Leitura Recomendada: Entenda quais doenças podem afetar a fertilidade masculina e fique alerta
Como é feito o diagnóstico da parotidite
O diagnóstico da parotidite é geralmente clínico, baseado na história do paciente e nos sinais observados durante o exame físico. O médico avalia o inchaço na região da mandíbula, a presença de dor, febre e alterações na secreção salivar.
Exames complementares
Em alguns casos, exames complementares são indicados para confirmar o diagnóstico, identificar a causa da inflamação e descartar complicações:
- Ultrassonografia das glândulas salivares: avalia presença de abscessos, cálculos ou alterações estruturais
- Hemograma e PCR: ajudam a identificar infecções bacterianas (leucocitose, elevação de PCR)
- Sorologia IgM/IgG para caxumba: detecta infecção atual ou prévia pelo vírus da caxumba
- Cultura da saliva ou secreção do ducto de Stenon: em casos com pus, para identificar a bactéria causadora
Investigação de causas autoimunes
Quando o quadro é crônico, recorrente ou bilateral sem causa infecciosa evidente, pode ser necessário investigar condições autoimunes. A Síndrome de Sjögren, por exemplo, é uma doença que afeta as glândulas salivares e lacrimais, e pode ser confundida com parotidite.
Tratamento para parotidite
O tratamento da parotidite depende da causa e da gravidade do quadro. Na maioria dos casos virais, a abordagem é conservadora, com medidas de suporte. Já nas formas bacterianas, pode haver necessidade de antibióticos.
Parotidite viral
- Repouso e isolamento em casos contagiosos (como caxumba)
- Ingestão abundante de líquidos
- Analgésicos e antitérmicos (como paracetamol ou dipirona)
- Compressas mornas para aliviar dor e inchaço
- Alimentação leve e pastosa, se houver dor ao mastigar
Parotidite bacteriana
- Antibióticos específicos, de acordo com a gravidade e cultura bacteriana
- Massagem da glândula e estímulo à salivação (chupar balas sem açúcar, por exemplo)
- Drenagem cirúrgica em casos de formação de abscesso
- Avaliação odontológica se houver foco de infecção na boca
Cuidados domiciliares e orientações médicas
- Higiene bucal rigorosa
- Evitar alimentos ácidos ou muito quentes
- Monitoramento dos sintomas
Procurar atendimento médico se houver piora clínica, febre alta persistente ou secreção purulenta
Quando procurar um médico com urgência
- Dificuldade para respirar ou engolir
- Inchaço intenso e rápido
- Pus visível na boca
- Dor intensa ou febre alta persistente
- Sinais de infecção generalizada (confusão, fraqueza intensa)
📌 Leitura Recomendada: Sintomas de enxaqueca: como identificar, quando se preocupar e o que fazer
Parotidite tem cura?
Sim, na maioria dos casos, a parotidite tem cura e apresenta boa evolução com o tratamento adequado.
Tempo de recuperação
- Parotidite viral: entre 7 e 10 dias
- Parotidite bacteriana: melhora em até 14 dias, com antibióticos
- Casos mais graves ou associados a complicações podem levar mais tempo para resolução completa
Possibilidade de complicações ou recidivas
Alguns pacientes podem apresentar episódios recorrentes, especialmente quando há obstruções ductais ou doenças autoimunes. Nessas situações, o acompanhamento médico contínuo é fundamental.
Complicações possíveis da parotidite
Embora a maioria dos casos tenha evolução benigna, algumas complicações podem surgir, especialmente na ausência de tratamento adequado:
- Abscesso da glândula parótida
- Septicemia (infecção generalizada)
- Orquite ou ooforite, em casos de caxumba
- Meningite viral, especialmente em crianças
- Lesão permanente da glândula, com redução da produção de saliva
- Síndrome pós-infecciosa ou autoimune, como na Síndrome de Sjögren
Prevenção da parotidite
A prevenção varia conforme a causa, mas algumas medidas são eficazes para reduzir o risco geral da inflamação das glândulas parótidas:
- Vacinação com a tríplice viral (sarampo, caxumba e rubéola): altamente eficaz contra a caxumba
- Higiene bucal adequada, incluindo escovação, uso de fio dental e visitas regulares ao dentista
- Hidratação regular: ajuda a manter a produção adequada de saliva
- Evitar contato próximo com pessoas infectadas, especialmente durante surtos de caxumba
- Evitar tabagismo e uso excessivo de álcool, que comprometem as glândulas salivares
📌 Leitura Recomendada: Síndrome piriforme: o que é, sintomas, causas e como tratar
Quando a inflamação da glândula parótida não é parotidite
Nem todo aumento ou dor na região da glândula parótida é causado por parotidite. É importante considerar outros diagnósticos diferenciais, que exigem abordagens distintas.
Diagnósticos diferenciais
- Tumores de parótida: podem causar inchaço crônico e indolor, benignos ou malignos
- Sialolitíase (cálculo salivar): obstrução por pedra no ducto salivar, com dor durante as refeições
- Linfadenite: infecção nos gânglios linfáticos próximos à mandíbula
- Síndrome de Sjögren: doença autoimune que compromete glândulas salivares e lacrimais
Importância da avaliação médica
Somente o exame clínico com apoio de exames complementares pode confirmar o diagnóstico correto e direcionar o tratamento mais adequado.
A parotidite é uma inflamação das glândulas parótidas que pode ter origem viral, bacteriana ou autoimune. Causando dor e inchaço na região das bochechas, a condição requer atenção médica para diagnóstico e tratamento adequados.
O conhecimento sobre os sintomas, causas e formas de prevenção é essencial para evitar complicações e identificar sinais de alerta. Em caso de suspeita de parotidite, procure avaliação médica o quanto antes, especialmente em crianças, idosos e pessoas com sistema imune comprometido.
FAQ – Perguntas frequentes sobre parotidite
Parotidite é a mesma coisa que caxumba?
Nem sempre. A caxumba é uma forma viral de parotidite causada por um vírus específico. No entanto, existem outras causas para a parotidite, como infecções bacterianas ou doenças autoimunes.
Quais os primeiros sintomas de parotidite?
Inchaço na bochecha (próximo à mandíbula), dor ao mastigar ou engolir, febre e mal-estar são sinais iniciais comuns.
Parotidite é grave?
Na maioria dos casos, não. Porém, quando não tratada adequadamente, pode causar complicações como abscessos, meningite ou infertilidade no caso de orquite.
Quanto tempo dura a parotidite?
A duração média varia de 7 a 14 dias, dependendo da causa e do tratamento.
Qual o tratamento para parotidite viral?
Repouso, hidratação, controle da febre e medidas de suporte. Antibióticos não são indicados nesse caso.
Parotidite pode voltar?
Sim, especialmente em casos com fatores predisponentes, como obstruções nos ductos salivares ou distúrbios autoimunes.
É possível ter parotidite mesmo vacinado contra caxumba?
Embora raro, sim. A vacina reduz drasticamente o risco, mas não oferece 100% de imunidade em todos os indivíduos.
A parotidite pode ser confundida com outras doenças?
Sim. Tumores, cálculos salivares e doenças autoimunes podem provocar sintomas semelhantes. A avaliação médica é essencial para o diagnóstico correto.
📌 Leitura Recomendada: Alergia alimentar: sintomas, causas, diagnóstico e como tratar




